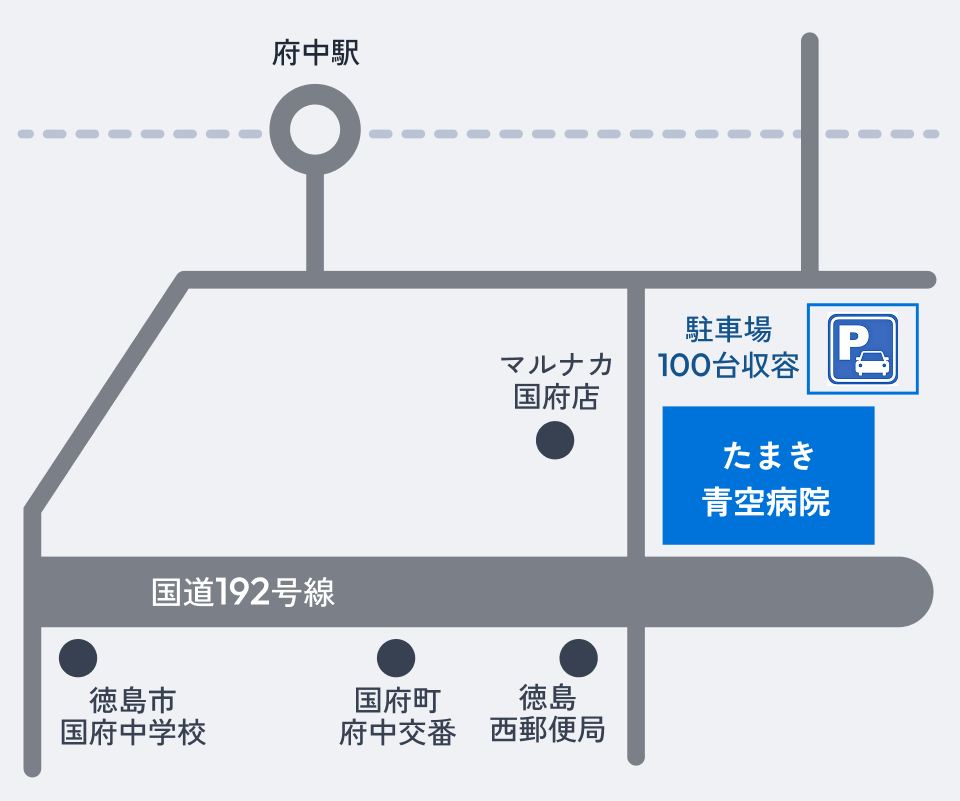
外来

骨粗鬆症の詳しい情報
はじめに~骨粗しょう症を予防して健康寿命を延ばそう~
健康意識の高まりや栄養状態の改善、日々進歩する医療技術によって、日本の平均寿命は男性80歳、女性87歳と徐々に伸びてきています。もはや平均寿命が長いことはあたりまえになりつつあり、最近では「健康寿命」という言葉に注目が集まっています。「健康寿命」とはただ長生きするだけでなく、寝たきりなどにならず、若いころと同じような生活を送れる年齢を指しています。一言で簡単に申し上げますと、「元気で長生きして亡くなるときはポックリ」が望まれているわけです。
日本では2007年に高齢化率が21%を超え、世界にさきがけて超高齢社会を迎えました。その後さらに高齢化は進んでおり、2014年の高齢化率は25.9%、2025年には30.3%になるとされています。そんな中で「健康寿命」を長く保つためにロコモティブシンドローム(以下、ロコモ)に注目が集まっています。ロコモは全般的な運動機能障害を指しますが、今日はその中で近年治療法が目覚ましく進歩している骨粗しょう症、骨についてお話をさせていただきます。骨というと整形外科のイメージがあると思いますが、骨の元気さは内分泌(ホルモンなど)が深く関係しています。このページでは内分泌代謝内科専門医が骨粗しょう症についてくわしく解説します。
骨粗しょう症のなにがこわい?
骨粗しょう症が骨折の最大リスクであることは広く知られています。骨粗しょう症では骨密度、簡単にいうと骨のカルシウム成分が減少し、特に転んだわけでもないのに骨が折れる脆弱性骨折が増加します。
骨粗しょう症によって骨折が増加するのは、おもに椎体(背骨)、大腿骨近位部(ふとももの付け根の部分)、下腿骨、橈骨遠位端(腕の先の方)、上腕骨近位部(肩の部分)、肋骨です。 なかでも運動機能の著しい低下をもたらす大腿骨近位部の骨折は過去20年間で増加してきていることがわかります。骨折は単に移動能力や生活機能を低下させるだけでなく、その後の運動機能の低下を通じて死亡率を上昇させるため、原因となる骨粗しょう症の予防は重要です。
骨粗しょう症になりやすいかリスクを調べる方法
FRAXの説明
骨粗しょう症は自覚症状が乏しいので注意が必要です。椎体骨折も背部痛などの症状がでる骨折は全体の1/3にとどまり、残りの2/3の方は無自覚無症状です。世界保健機関(WHO)はFRAXという骨粗しょう症リスク予測を推奨しています。
自分の骨粗鬆症リスクはScheffield大学が提供する「FRAXホームページ」で簡単に測定することができます。
FRAXのリスク因子は
高齢(特に男性70歳以上・女性65歳以上は高リスク)
性別(女性は高リスク)
やせ形体型
25歳からの4㎝以上の身長低下
脊柱の変形
親が大腿骨近位部骨折をしたことがある
喫煙歴がある
ステロイド薬の内服治療
関節リウマチの患者さん
アルコール摂取量が1日24~30g以上
骨密度検査で異常が言われたことがある
などです。
このようなリスクのある方は積極的に腰椎レントゲンや骨密度測定を行うことが推奨されています。
診断と検査法(健康増進法に基づく骨粗鬆症検診)
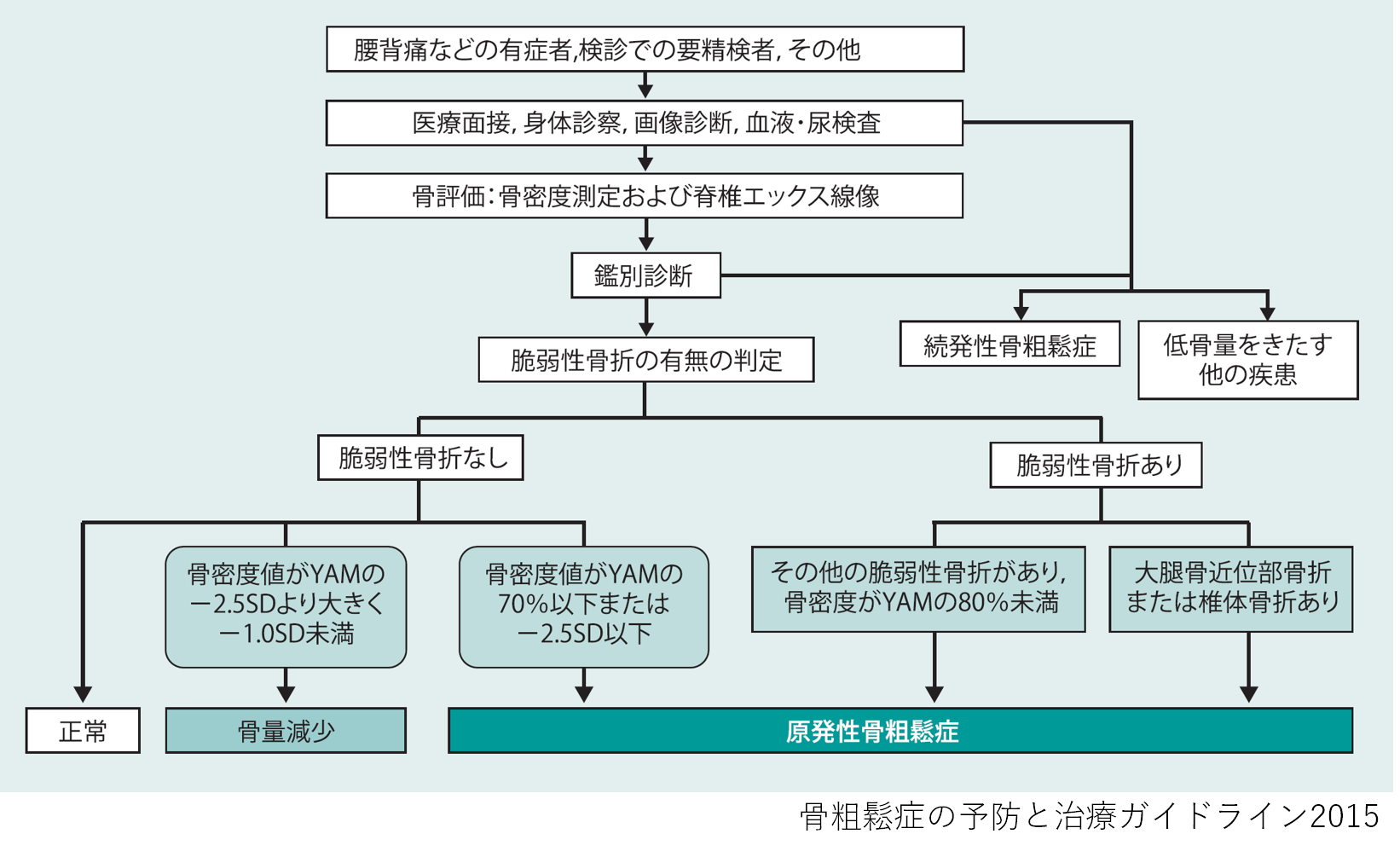
ゴールドスタンダードは腰椎と大腿骨近位部のDXA検査(Dual X-ray Absorptiometry)
骨粗しょう症の診断で最も重要な検査は腰椎と大腿骨近位部のDXA検査です。DXA検査は聞きなれない検査ですが、レントゲンより微量な放射線を照射して、骨密度を測定する方法で、胸部レントゲンのように数分で行うことができます。
DXA法で得られる検査値のうち、閉経後女性と50歳以上の男性ではYAM値(簡単に言うと若者の骨密度との比較値)を用いる。閉経前女性と50歳未満の男性は、Zスコアという方法を用います。
骨粗しょう症検診と病院での診断基準は異なる
しかしながら、腰椎・大腿骨近位部のDXAの検査機器は非常に高額で、また微量ながらも放射線を用いるため、撮影には放射線技師などが必要になります。そのため、骨粗しょう症検診では簡易な踵骨の検査機や、小さなDXAの機械で測定できる橈骨の検査が大半を占めています。
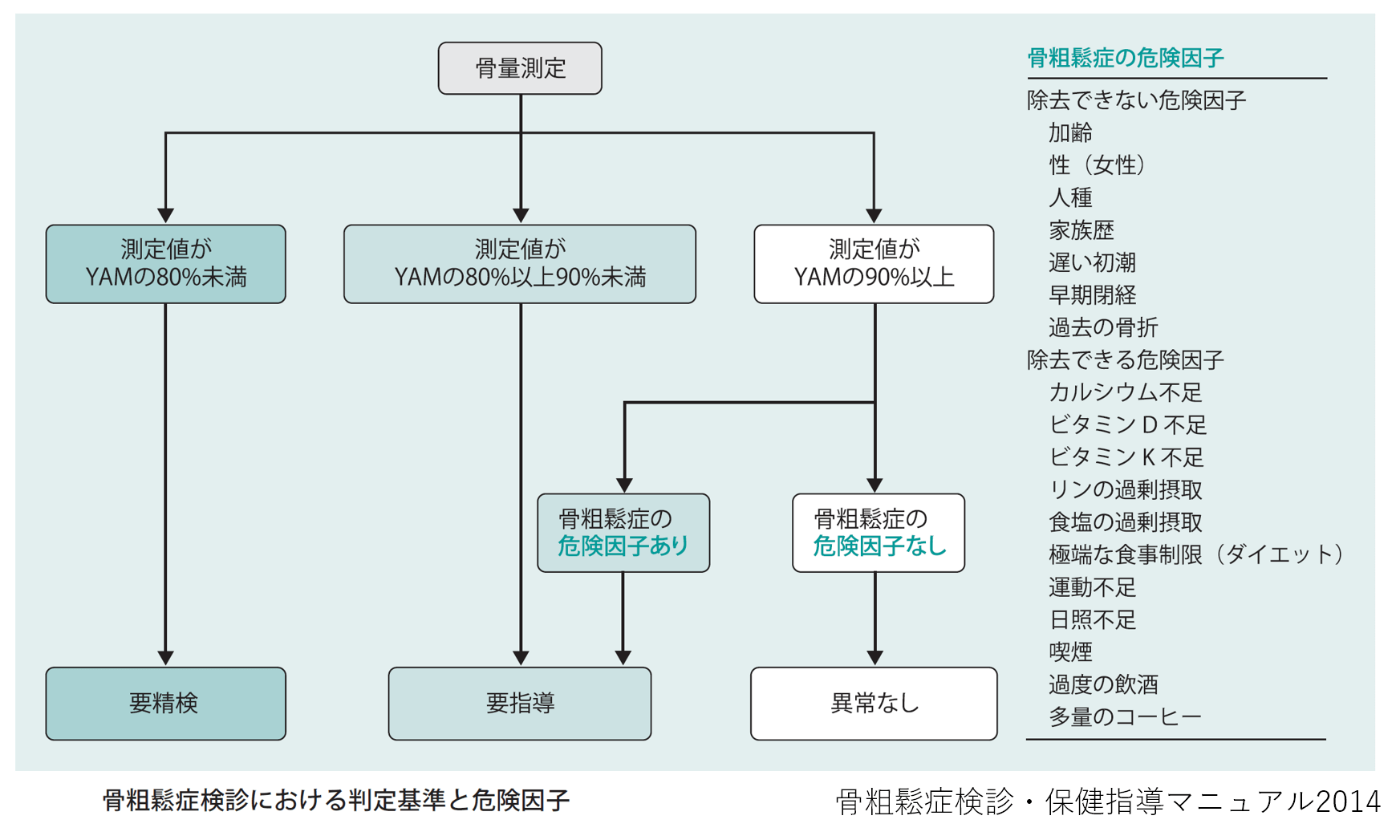
このような現状を踏まえ、健康増進法に基づく骨粗しょう症検診では、骨密度測定値がYAMの80%未満を「要精検」、YAMの80%以上90%未満あるいは90%以上で骨粗しょう症の危険因子がある場合は「要指導」、YAMの90%以上で危険因子がない場合を「異常なし」としています。これはDXAを用いた検査よりも10%厳格な基準となっています。検査の方法や受診する健診によって診断基準が異なるのは紛らわしい点です。通常は骨粗しょう症検診を受診されると思いますので、その結果判定に従ってください。
日常生活の注意と予防について
食事について
骨と聞くとカルシウムが連想されるためか、カルシウム摂取について質問されることが多いように感じます。カルシウムはたしかに骨の重要な構成成分のために、カルシウム不足は骨密度の低下につながります。しかしながら、ただカルシウムをたくさん摂取しても、体にとって過剰なカルシウムは腸から吸収されないため意味がありません。食事による骨粗しょう症の予防には、カルシウム吸収を促すビタミンDや骨代謝に重要なビタミンK、骨の構造に重要なたんぱく質などをバランスよくとることが重要です。特にビタミンDは高齢者で不足状態にあることが多いと報告されているため、ビタミンD含有量が豊富な魚類の摂取やビタミンD生成量が増える1日15分程度の日光浴がです。
運動について
骨粗しょう症や骨折予防の観点から運動はとても重要です。運動には①骨密度を上昇させる効果と②運動機能を向上させ転倒しにくくなることで骨折を予防する効果が期待できます。次にどのような運動を行えばいいかということですが、はっきりとした結論はでていませんが、太極拳を取り入れた骨粗しょう症予防研究も報告されているところをみると、無酸素運動でも有酸素運動でも効果はあると考えられます。運動の頻度は週3日~毎日が効果的です。日光浴もかねた速足の散歩などが効果的でしょう。
薬物治療について
基本的な考え方
最近の薬物療法の進歩によって骨粗しょう症による骨折リスクを低下させることが可能となりました。ただ、全体からみるとあくまで骨強度低下よる骨折リスクを抑制するにすぎません。つまり、転倒の多い方や喫煙習慣、母親の骨折歴のある方など骨密度減少以外の要素で骨折リスクが上昇している方へ治療法は確立していません。
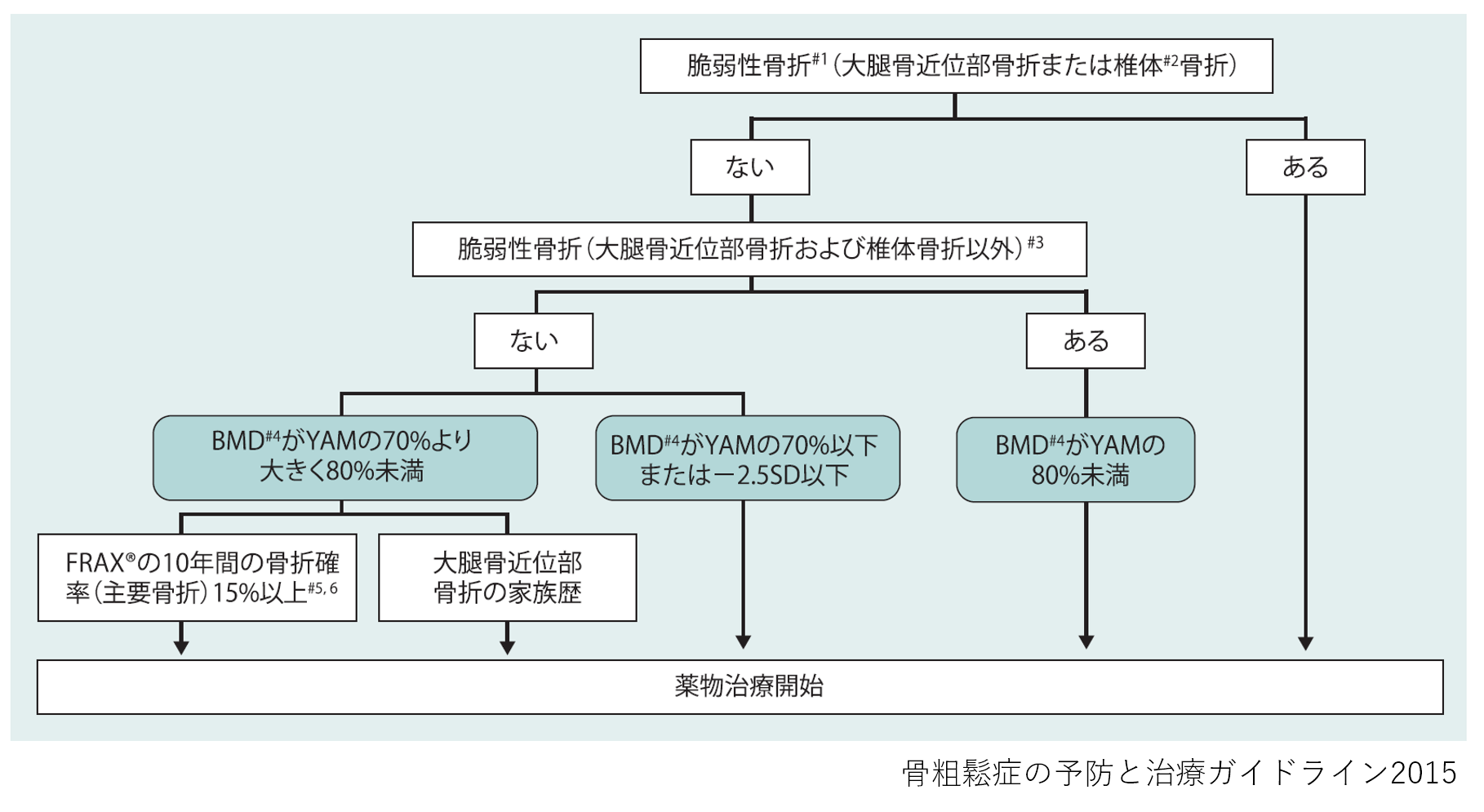
そうはいっても、日本ではすみやかに骨粗しょう症治療が行われるべき大腿骨近位部骨折を起こした患者さん対する薬物療法の実施率は20%に満たないとされていますので、薬物療法の普及は重要と考えます。薬物による適切な治療は骨折リスクを3-5割程度低下させるため、骨粗しょう症の早期発見と早期治療は重要であると考えます。
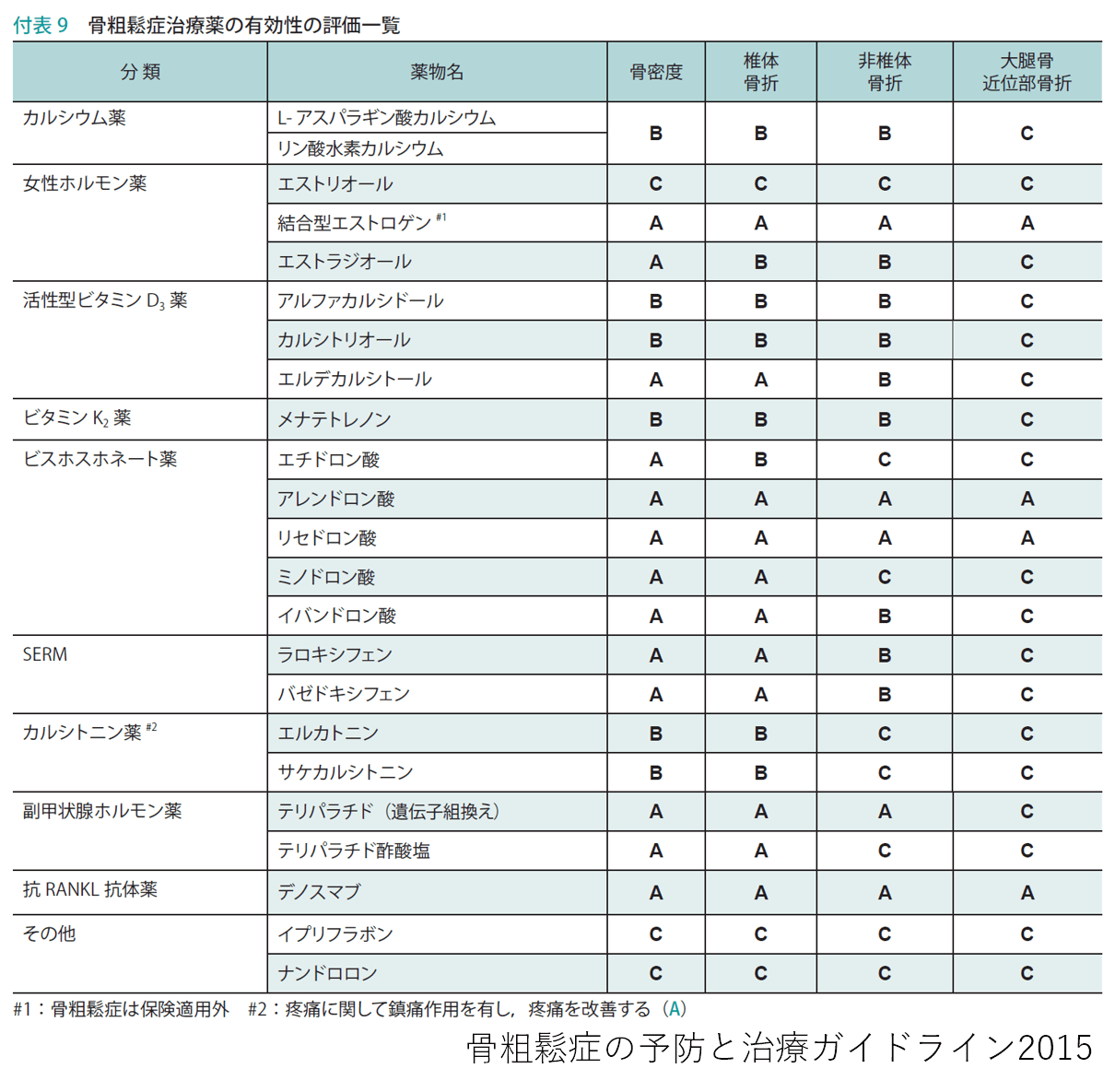
日本骨粗鬆症学会は下図のようにそれぞれの治療薬の評価を行っておりますが、薬の選択には個別の患者さんに応じた治療を勧めています。以下に軽症・中等度・重症のような表現が出てきますが、これはガイドラインを読んだ上での、ひとりの医師としての意見であることをご理解ください。
エストロゲン補充療法について
骨粗しょう症は閉経によって女性ホルモンが減少して骨代謝のバランスが崩れることが原因の1つであるため、少し前まではエストロゲン(女性ホルモン)補充療法がおこなわれてきました。しかしながら、エストロゲンは乳がんや子宮がんのリスクを増やし、血栓症を引き起こすことから、近年ではあまり行われません。その代わりに、骨だけに特異的に作用する選択的エストロゲン受容体修飾薬「ラロキシフェン」や「バゼドキシフェン」が使用されるようになりました。副作用の問題点は改善されたものの、これらの薬剤は椎体(背骨のこと)には効果を示しますが、大腿骨近位部などへの効果は限定的で、軽症の患者さんに使用されることが多いです。
ビスホスホネート、ビタミンD3
薬物療法は大きく分けて2種類あります。1つは骨吸収を抑制して骨密度を増加させる骨吸収抑制薬、2つ目は骨形成を促進して骨密度を増やす骨形成促進薬です。脊椎の椎体骨折を予防するには、骨吸収抑制薬「ビスホスホネート薬」と、カルシウムの吸収を促進して骨形成を促進する「活性型ビタミンD3」の併用療法が勧められます。ビスホスホネート薬の効果は新しい薬剤よりは乏しいですが、治療効果の出にくい大腿骨近位部にも効果を示すため、この治療法は軽度~中等度の骨粗しょう症患者さんに広く用いられています。
テリパラチド、デノスマブ
ビスホスホネートの登場以来、すばらしい進歩を認めたのは体内のカルシウム濃度調整などに重要な役割を果たしている副甲状腺ホルモンの誘導体「テリパラチド」です。重度の骨粗しょう症や、すでに骨折を起こしている方に対しても、テリパラチドは非常に強い効果を示します。1-2年間の使用でしっかりとした骨密度上昇が得られます。テリパラチドのデメリットは毎日自宅で自己注射を行うか、毎週病院に通って注射をしてもらわなければいけないことと、薬剤費用が高額になるという点です。
サイトカインという体内物質に分類されるRANKLを阻害する「デノスマブ」も近年使用できるようになり、高い効果を示しています。デノスマブの椎体への効果はテリパラチドよりも劣るものの、ビスホスホネート薬と同様に、他の薬剤では治療効果がでにくい大腿骨近位部の骨折にも強い効果を示すため、中~重症の患者さんに適した薬剤だといえます。また、半年に1回の注射で骨粗しょう症の治療効果が得られますので、今後広く使われていくと考えています。
INFOMATION
診察日 ~たまき青空病院(国府町)~
曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
午前 | ○ | × | ○ | ○ | ○ | ○ |
午後 | ○ | ○ | ○ | ○ | ○ | ○ |
診察日 ~藍住 たまき青空クリニック(藍住町)~
曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
午前 | ○ | ○ | ○ | ○ | ○ | △ |
午後 | ○ | × | × | ○ | × | ○ |
「△」は不定期です。お電話にてお問い合わせください。
担当医師

徳島大学 客員教授
ふなき まこと
船木 真理
糖尿病もメタボもその治療は長く続けることが重要です。皆様の治療への取り組みをしっかり応援し、伴走できましたらと思います。

准教授
おとだ としき
乙田 敏城
糖尿病と診断された患者様へは、それぞれの方の体型(やせ型・肥満)、糖尿病の罹病歴(初期か進行期か)、合併症の有無、ライフスタイル、性格まで考慮に入れ、ひとりひとり患者様にあったオーダーメイドの治療法を提案します。

きのうち みずほ
木内 美瑞穂
順天堂医院、徳島大学病院、徳島市民病院で、糖尿病・内分泌の診療に従事してまいりました。その経験を活かして患者さんに寄り添った診療をしていきたいと思っております。

副院長、副理事長
たまき もとゆき
田蒔 基行
これまで学んできた知識を活用し、故郷のみなさまのお役に立てるように努めます。

やまがみ ひろき
山上 紘規
専門分野に留まらず、患者さんにとって最善の医療を提供できるよう心掛けております。お困りのことがあれば気軽にご相談下さい。

べっく かなこ
別宮 佳奈子
内分泌疾患(糖尿病・甲状腺疾患、副腎疾患など)の診療に従事してきました。妊娠糖尿病や甲状腺疾患など女性特有の疾患にも対応していきます。地域の皆様のお役に立てるよう尽力して参りますのでよろしくお願い致します。